Il DISEGNO dei SERVIZI
DESIGN di SERVIZI PUBBLICI
Il caso dei Servizi per la Salute e dei PDTA (Percorsi Diagnostici Terapeutici)
1. PREMESSA
Un servizio è l’incontro di almeno due volontà che danno luogo ad una decisione di fare.
I servizi pubblici per la sanità, per l’ambiente, per l’educazione e la cultura sono servizi di utilità sociale che rispondono di solito a problemi complessi, richiedono visioni d’insieme, la valutazione ex ante e ex post e un’attenta gestione dei rischi di fallimenti diretta a far convergere di volontà e ad evitare errori generatori di eventi fatali.
Le relazioni e le informazioni su cui essi si basano sono determinate e determinano la struttura, il senso e il significato dell’ORGANIZZAZIONE di azioni e comportamenti umani nel TEMPO.
Un servizio non è mai costituito da un intervento o atto singolo ma è espressione di diverse prestazioni e relazioni e comporta un design comportamentale, oltre che continua innovazione anche grazie l’utilizzo di tecniche digitali. Purtroppo i PROCESSI lavorativi che lo caratterizzano sono spesso, oltre che affidati, anche pensati – dai e per i professionisti implicati – quali adempimenti più o meno burocratici, espressione di potere, abitudini consuetudinarie e di mantenimento dello statu quo a garanzie di interessi e rendite. Il servizio così perde quella che dovrebbe essere la sua stella polare, la META, il risultato da perseguire e a cui far convergere attraverso il miglior PERCORSO e la personalizzazione la relazione tra erogatore e utente.
Il DISEGNO di un SERVIZIO (Service Design) richiede di avere chiaro l’OBIETTIVO da perseguire in base ad un disegno non improvvisato che presuppone di circoscrivere, mappare e revisionare l’ecosistema dei PERCORSI o della gestione del TEMPO dell’utente che costituisce e realizza il servizio. OBIETTIVO da monitorare, da non dare mai come scontato anche perché può cambiare durante il percorso stesso.
Il DESIGN del SERVIZIO come PERCORSO si basa sui seguenti pilastri:
- l’OBIETTIVO o risultato atteso, basato sulla condivisione nel TEMPO tra “servitore” e “utilizzatore” della diagnosi del problema, della possibile soluzione o terapia, con relativi dubbi, tenuto conto dell’inevitabile asimmetria informativa e delle evidenze disponibili sugli esiti degli interventi (percorsi) supportati dal servizio;
- la conoscenza del TERRENO sia generale della/e unità organizzativa/e (discipline o casistica di pertinenza e Linee Guida adottabili) sia dello spazio-tempo specifico in cui gli utenti grazie agli operatori specialisti del servizio procedono nei percorsi verso l’obiettivo (ORGANIZZAZIONE e modalità di erogazione, rischi e insidie della problematica da affrontare ed elenco degli errori più comuni evitabili, costi e ricavi, interessi e incentivi, contesto organizzativo di erogazione del servizio);
- la QUALITÀ di un servizio è nei dettagli e nella progettazione di procedure e strumenti; a seguito dell’impatto del DIGITALE la selezione, la gestione e la condivisione delle informazioni rilevate e del sistema informativo a disposizione per la governance del servizio è alla base del controllo direzionale e autocontrollo delle INTERAZIONI in ogni percorso (tracciamento e comunicazioni) e nei processi e adempimenti, codifiche e applicazione delle regole;
- la formazione e lo sviluppo delle competenze e, in primo luogo, della cultura del servizio e della cultura tecnica digitale degli attori come design sociale che tiene conto dei diversi punti di vista;
- la raffigurazione (think design), la progettazione, la programmazione, la logistica e la suddivisione del percorso in ATTIVITÀ o TRATTI (piuttosto che FASI o TAPPE, in quanto le attività singole o d’insieme non sono sempre sequenziali ma anche in parallelo) con relativi tempi a cui applicare una continua attività di revisione e aggiornamento per assicurare priorità e ottimizzazione del percorso con il metodo della sottrazione e della rilevanza sociale e umana dei singoli tratti;
- la VALUTAZIONE ex ante e ex post dei percorsi e la revisione sistematica periodica del servizio.
Dalle “https://docs.italia.it/italia/designers-italia/design-linee-guida-docs/it/stabile/index.html, Linee guida di design per i servizi web della Pubblica Amministrazione”:
“Il service design è un approccio alla progettazione che si occupa di definire come si svolge la relazione tra un utente e un’organizzazione, generando un’esperienza di qualità per entrambe le parti coinvolte e agevolando il raggiungimento del risultato desiderato.”
Disegnare un servizio, una volta individuata l’unità di analisi, che non necessariamente coincide con una unità organizzativa, implica sicuramente la conoscenza dei processi che lo compongono e l’implementazione della loro possibile automazione. Le semplificazioni e le innovazioni dei processi disgiunte e non finalizzate al percorso o relazione con i beneficiari, di per sé fondamentale soprattutto per ridurre i costi, non porta però necessariamente alla qualificazione del servizio nella sua essenza di ecosistema efficace per l’utente che ne giustifica e ne rende appropriata l’erogazione.
2. Le questioni del LIVELLO di osservazione e dell’EFFICACIA alla base della PROGETTAZIONE dei SERVIZI
I SERVIZI, in particolare quelli pubblici, sono OGGETTI immateriali sfuggenti e troppo spesso improvvisati e dipendenti dalle diverse conoscenze, capacità e, oltretutto, dal variabile impegno e umore degli agenti singoli e dal clima istituzionale o aziendale che si incontrano o si scontrano con la domanda attiva di utenti e di cittadini.
Essi richiedono, oltre a competenze spesso diverse e da combinare insieme, un metodo, un disegno micro e di dettaglio dei prodotti-servizi fatto sostanzialmente di informazioni e di combinazione delle stesse. Individuare le conoscenze e le attività di base da assicurare insieme al controllo delle stesse è il modo di strutturare il servizio. Il terreno, le caratteristiche e i bisogni dell’utente, le procedure, gli eventi attesi e i rischi sono le componenti del servizio da sezionare in funzione della loro rilevanza in funzione del raggiungimento del risultato atteso.
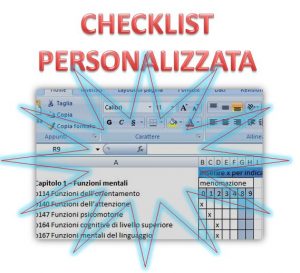
Un esempio istruttivo al proposito è quello nel servizio ospedaliero della CHECKLIST standard – e poi personalizzata – che accompagna l’esplicarsi di interventi complessi.
Per tenere nei servizi – sia essa una Scuola, un Ufficio (comunale, statale, aziendale) o un Ospedale – la direzione dell’efficacia serve in primo luogo chiarezza nelle responsabilità e interesse all’innovazione. È questo il fondamento del metodo della progettazione e gestione qualitativa di ciascun servizio che cozza contro le tradizionali culture degli operatori (si veda la cultura corporativa medica) e richiede uno sguardo aperto che va oltre la realtà organizzativa delle singole unità di produzione di ciascun servizio.
3. Il contributo del PENSIERO BIOMEDICO all’organizzazione dei servizi
Di seguito sono esposte alcune considerazioni sui percorsi di cura.
Il MODELLO del PERCORSO, infatti, è variamente ripreso tra gli oggetti dell’infoGRANAIO quale esempio di valutazione e di disegno nel dettaglio dei servizi (educativi, assistenziali, sanitari, ecc.). Esso ha, non a caso, nei servizi specialistici ospedalieri la sua principale applicazione.
Il METODO CLINICO è proprio di un pensiero biomedico in continua ricerca. Esso, infatti, con il “controllo delle ipotesi”, la distinzione tra teoria e prove, la speculazione e la verifica sperimentale, ha dato un contributo essenziale allo sviluppo del pensiero scientifico e fornito una metodologia di progettazione dei servizi basata sull’efficacia. Questa è fondamentale per i servizi pubblici, anche di quelli gestiti dai privati, i cui effetti si vedono nel medio termine e che hanno un impatto comunitario e non solo per la singola persona. Conoscenze del Terreno, Standard operativi e Procedure, Personalizzazione sono i capisaldi di una progettazione operativa non rigida e schematica, in grado di tener conto dell’irrompere dell’imprevisto e dell’irrazionale.
La MEDICINA, arte della complessità estrema data dalla pratica che richiede di mettere insieme con efficacia conoscenze teoriche e informazioni sulla realtà. è banco di prova esistenziale e sociale dei limiti umani che hanno a che fare con la mortalità, l’evoluzione naturale e sociale, l’innovazione nella scienza e nell’arte, il mestiere di vivere.
In SANITÀ i percorsi di cura delle MALATTIE sono la più aggiornata espressione informativa e informatizzata del METODO CLINICO. Il prodotto-servizio PERCORSO richiede infatti l’osservazione, la circoscrizione e l’individuazione sia del TERRITORIO sanitario specifico interessato in cui si trova il paziente (con emergenze e rischi prevedibili) sia della POSIZIONE dello stesso (con “GPS” di monitoraggio dei parametri vitali). Percorso progettabile e realizzabile “con cura, cioè con arte degli obiettivi o dell’efficacia” tenendo conto che ogni paziente è complesso, che non esistono due malati identici di polmonite e che occorre fare ciò che è prioritario per il malato.
4. L’integrazione e l’efficacia dei servizi
In sanità, e in generale nei servizi, le questioni dell’INTEGRAZIONE e dell’EFFICACIA delle attività interessate ai risultati da assicurare sono prioritarie e correlate. La relativa valutazione si basa sulle competenze e le capacità di leggere e migliorare l’insieme delle prestazioni e prodotti offerti che, nel caso della sanità, si chiama percorso di cura.
In questo quadro la qualità dei Sistemi e dei Servizi Sanitari dipende dalla valutazione legata alla regolazione e programmazione dei servizi stessi. Regole di erogazione e di competizione e di collaborazione tra servizi. Il funzionamento della sanità è determinato dalla responsabilizzazione e dal riconoscimento con premi/sanzioni del “guadagno di salute” procurato e quindi del relativo MERITO PROFESSIONALE dei singoli. L’asimmetria informativa tra erogatore e utente non assicurano al primo un ruolo adeguato di cliente-valutatore-pagatore per cui l’azienda e, in generale, la Regione e, tenuto conto del conflitto di interessi, anche l’organizzazione a cui i professionisti riferiscono dovrebbero rispondere eticamente oltre che economicamente (vedi Ippocrate) della qualità del servizio stesso. Questo in quanto ciascun servizio è condizionato, oltre che da un pertinente disegno dello stesso, dalle reti e dalle filiere produttive in cui è inserito, dai valori e dagli incentivi economici alla base della relazione d’aiuto al PRINCIPALE (paziente o utente) da parte dell’AGENTE (medico, ambulatorio, ospedale).
Un disegno del percorso integrato del paziente e quindi della sua giornata resta il pilastro per un servizio in grado di assicurare cure sanitarie appropriate.
5. Il metodo di lavoro clinico per percorsi
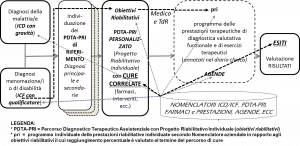
Il metodo di lavoro clinico per percorso personalizzato si basa sulla progettazione di percorsi di cure Evidence Base Medicine (diagnosi e terapie basate sulle prove di evidenza dell’efficacia). Esso consiste nel procedere attraverso successivi passaggi alla scelta e personalizzazione del progetto delineato con il diagramma di flusso desunto dal PDTA (Percorso Diagnostico Terapeutico Assistenziale) di riferimento, un percorso teorico o pianta- percorsi-territorio. Un modello definito e aggiornato in base alle Linee Guida. Il PDTA di riferimento è individuato di norma all’accoglienza del paziente in ospedale in base alla ipotesi di diagnosi ICD principale integrata con quelle delle diagnosi secondarie. È stabilito quindi il PDTA unificato – nel caso frequente di più patologie – e il progetto di PDTA personalizzato che determina quello effettivo assicurato e valutato alla fine del percorso in rapporto agli esiti.
6. L’informatica o il digitale e il lavoro clinico per percorsi proprio di ciascun ospedale integrato con il territorio
In ciascun ospedale, preso atto delle risorse professionali e tecnologiche presenti, è adottata una procedura generale e i relativi PDTA di riferimento, oggetto di periodico aggiornamento. Essi riguardano le principali patologie identificate sia con la diagnosi biologica di malattia secondo la classificazione ICD-9 sia con la diagnosi funzionale secondo la classificazione ICF. Ciascun PDTA ha, di norma, anche una fase pre e pro-ricovero e una fase domiciliare post-ricovero per perseguire al meglio l’esito “salute” con recupero funzionale.
L’ospedale è oggi un servizio specializzato nelle fondamentali discipline in cui si articola la medicina. Esso produce cure cliniche organizzate per PERCORSI mirati al possibile esito fausto e fondati su dati gestiti in modo integrato con le nuove tecnologie digitali con i relativi servizi di supporto al paziente e le varie terapie comprese quelle digitali.
Il rischio di un’applicazione acritica degli algoritmi e dell’intelligenza artificiale è forte. Per questo è fondamentale il rispetto per il paziente, il coordinamento tra i professionisti e che la relazione di cura basata sulla diagnosi clinica e il modello medico bio-psico-sociale abbia OBIETTIVI condivisi e persegua l’efficacia. Un percorso di cure insieme specialistico e riabilitativo per la sopravvivenza e la possibile autonomia della persona. L’atto medico, atto artigianale e spesso artistico e creativo tecnologicamente aggiornato, non può essere mai fine a se stesso, ma è parte e traino del percorso supportato da software e web.
A questo fine ideare, costruire e disporre della rappresentazione digitale del servizio dal punto di vista dei vari utenti e operatori interessati è fondamentale. Un DIGITAL TWIN in grado di catalogare e gestire i diversi asset, o risorse strategiche, attivabili per l’obiettivo del servizio
7. Una DEFINIZIONE di Percorso Diagnostico Terapeutico Assistenziale (PDTA)
Il PDTA è la sequenza progettata e/o eseguita delle prestazioni specialistiche diagnostiche e terapeutiche per fronteggiare un grave problema patologico o traumatico (EVENTO INDICE) in atto o ad alto potenziale di rischio che si verifichi.
8. Il percorso clinico di “malattia” è diverso da un percorso di “salute”
La definizione qui fornita di PDTA non è sempre condivisa. Spesso il PDTA è confuso con il PAI (Progetto Assistenziale Individuale). Il PAI è un percorso annuale di salute con le sue prescrizioni e prestazioni sanitarie e sociali diretto a prevenire l’insorgere di malattie e, soprattutto, gli aggravamenti delle malattie croniche nel medio periodo. Un PDTA, spesso premessa ad un PAI, è caratterizzato da una scansione giornaliera. Ha cioè un arco di tempo attuativo generalmente breve e un obiettivo esplicito: recupero di salute e di autonomia e si articola di solito in due periodi, il primo caratterizzato dal ricovero ospedaliero e il secondo relativo alla prima fase post-ospedaliera diretta a recuperare la propria autonomia, periodo che termina con la visita di controllo.
L’arco di tempo collegato al PDTA comprendente cioè anche il pre e post ricovero ospedaliero oltre al ricovero necessario per fronteggiare la fase di maggior gravità/criticità.
9. Conclusioni
Premesso che CURA significa prima di tutto spremitura e selezione con arte degli obiettivi che contano per il bene della persona, il percorso è il metodo alla base dell’efficacia della cura.
Il percorso di cura o PDTA, con i suoi attori (paziente, medico responsabile, team assistenziale e clinico), con il suo continuo aggiornamento in rapporto agli esiti attesi dalle cure è un tipico oggetto organizzativo di arte degli obiettivi e dell’efficacia. Un oggetto immateriale specifico riferito ad una determinata diagnosi del problema. Esso è caratterizzato da un metodo di progettazione del lavoro clinico che coinvolge attivamente per la sua piena realizzazione il paziente. Per questo può essere considerato un’espressione esemplare dell’arte della cura. Un modo per affrontare i problemi preso dall’esperienza e dall’innovazione nell’ambito dei servizi sanitari.
Il progetto di PDTA è come uno spartito che può trovare esecuzioni più o meno convincenti. La qualità dello spartito è comunque sicuramente un primo aspetto della valutazione “artistica” dell’oggetto a cui segue la valutazione della sua personalizzazione quotidiana che dipende dalle capacità, dal mestiere degli attori.
BIBLIOGRAFIA SINTETICA
Design dei SERVIZI v. anche: https://www.koncept.it/dds2020/ Slow/d | Design dei Servizi (slowd.it)
La traccia del PROTOTIPO è basata sui criteri e le regole indicate nella seguente tipo di “Procedura PDTA“
http://www.passonieditore.it/doi/tendenze/2021/numerospeciale/TerapieDigitaliTendenzeNuove.pdf
NUOVO SISTEMA DI GARANZIE E PDTA
APPENDICE
CENTRO SERVIZI CLINICI TERRITORIALI: caratteristiche della piattaforma
(G. G.)
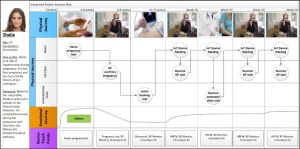
Un ospedale che opera in funzione del complessivo servizio sanitario da assicurare ad un territorio deve oggi dotarsi prima di tutto di un’organizzazione e di una piattaforma digitale che chiameremo Centro Servizi Clinici (CSC) (vedi Figura 1) quale:
– “cabina di regia” dell’offerta clinica specialistica in funzione della domanda dei pazienti e a supporto dei medici di famiglia,
– “porta” di accesso ai servizi (CUP) e gestore delle informazioni a supporto dei percorsi di cura, oltre che di collegamento tra servizi ospedalieri e operatori sanitari e sociali territoriali.
L’economia dell’informazione ha avuto finora un impatto limitato nella sanità e nei servizi socio-sanitari, ma può portare ad un cambiamento profondo del modo di lavoro e di produrre il servizio clinico, soprattutto dal momento che questo non è un atto medico singolo e neppure più una relazione di cura tra paziente e singolo medico o singolo operatore.
I percorsi diagnostici terapeutici per patologia, i percorsi assistenziali integrati, il percorso nascita, il percorso di fine vita, ecc., sono la visuale di discernimento delle priorità di cura per fare di un insieme di prestazioni e atti sanitari un servizio.
Figura 1 – Regia delle informazioni da parte del Centro Servizi Clinici (CSC) di un ospedale
 Ciò che distingue un ospedale da un altro è la capacità di gestire attivamente Il fattore tempo dei pazienti e degli operatori evitando di essere «a rimorchio» delle sole ed inevitabili urgenze e favorendo la comprensione e il coinvolgimento del paziente.
Ciò che distingue un ospedale da un altro è la capacità di gestire attivamente Il fattore tempo dei pazienti e degli operatori evitando di essere «a rimorchio» delle sole ed inevitabili urgenze e favorendo la comprensione e il coinvolgimento del paziente.
Nell’ospedale digitale organizzato per assicurare cure appropriate e tempestive, il Centro Servizi Clinici presidia il governo della domanda e dell’offerta delle prestazioni organizzate in percorsi con una gestione sistematica delle informazioni relative a:
- le risorse, i professionisti, i luoghi e gli strumenti di cura nei setting domiciliare, ambulatoriale e di degenza differenziati in relazione alla gravità e all’autonomia del paziente,
- le richieste di prestazioni da parte del cittadino o di chi per esso (caregiver, MMG, altro specialista, assicurazione, ecc.),
- i processi decisionali clinici (progettazione e gestione dei percorsi personalizzati di precisione, con sviluppo del sistema di supporto alle decisioni cliniche quale fondamentale aiuto per “non sbagliare” o almeno ridurre il rischio degli errori più comuni),
- le agende del paziente e degli operatori (gestione orari, turni, appuntamenti, dimissioni, contact center, ecc.).
La Figura 1 rappresenta schematicamente le funzioni informative, lato delle risorse e lato delle prestazioni, indispensabili per il coordinamento dell’agenda di ciascun paziente con quelle dei professionisti coinvolti nel controllo, programmazione e attuazione dei percorsi di cure.
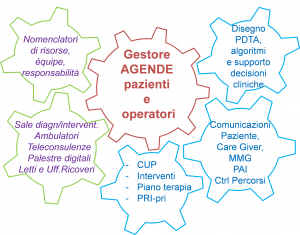
La digitalizzazione delle attività sanitarie e dei percorsi di cura (vedi Figura 2), a causa del grande numero di informazioni specifiche disponibili relative al paziente e di conoscenze tecnico-scientifiche richieste ai diversi professionisti coinvolti, è la condizione necessaria, anche se non sufficiente, per la qualità del servizio clinico ospedaliero e per le medicine specialistiche riabilitative.
I capisaldi della digitalizzazione dei percorsi assistenziali sono:
- i nomenclatori delle prestazioni, ivi compresi ausili e protesi, e delle procedure assicurabili e assicurate (cioè le TERAPIE disponibili con evidenze di efficacia) e la loro rilevazione e valutazione :
- i nomenclatori delle diagnosi di malattia e di funzionamento, degli obiettivi e dei risultati (Esiti attesi/raggiunti con le terapie), la loro rilevazione e valutazione.
I passaggi fondamentali e critici nella progettazione e gestione dei percorsi di cura dipendono dalla necessità di procedere nei tempi giusti e senza errori alla combinazione appropriata delle terapie previste per malattia e disabilità, cioè all’adattamento critico e all’applicazione ragionata in tempi brevi dei diversi protocolli riferibili alle varie problematiche sanitarie del paziente che comportano:
- l’individuazione e la scelta, in funzione della diagnosi principale, del protocollo o PDTA aggiornato di patologia applicabile, unito e riconciliato al protocollo o ai protocolli delle altre patologie nel caso di comorbidità;
- il disegno, l’aggiornamento continuo e la gestione del PDTA personalizzato, effettivamente centrato sulla persona nella sua interezza, con le sue caratteristiche, ivi comprese quelle genetiche, accettando il limite di avvalersi al proposito di una indispensabile e sintetica rilevazione e descrizione del funzionamento e del livello di autonomia del paziente effettuabile con l’ICF all’accesso e all’uscita del percorso di cura così da valutarne l’esito.
Figura 2: Dal PDTA-PRI di riferimento, o protocollo, al PDTA-PRI personalizzato e al pri collegando gli obiettivi riabilitativi, identificati con l’ICF, alle prestazioni plastico-funzionali (esercizi terapeutici, in primis) correlate con le terapie farmacologiche, interventistiche e dispositivi- protesi-ausili
Milano, 6.10.17 (Stralcio dall’articolo “Il ruolo delle medicine specialistiche e riabilitative” in GIMLE 1/2018)
Tags In
Related Posts
1 Comment
Lascia un commento
Devi essere connesso per inviare un commento.


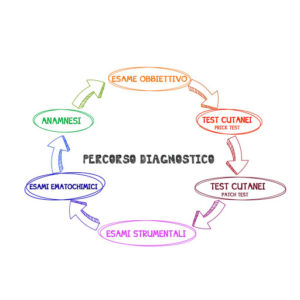



Design vuol dire “progettare”. Vedi anche alcune proposte nella sezione PROGETTI